卓奇峰医生的科普号
- 精选 得了胰腺肿瘤要做哪种手术最合适?
随着早期诊断意识的提高和检查手段的广泛普及,各种胰腺肿瘤的诊断率逐年升高。目前手术仍然是根治不同胰腺肿瘤的唯一方法,而胰腺肿瘤的手术是普外科难度最高、风险最大的手术之一。胰腺周围器官繁多,且血液供应联
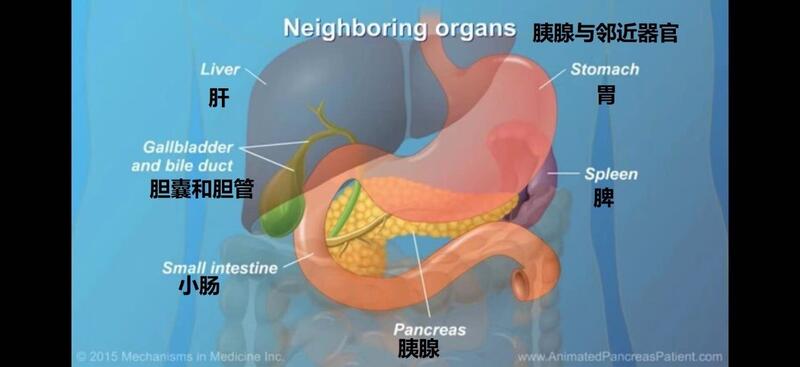 徐晓武 主任医师 复旦大学附属肿瘤医院 胰腺外科6117人已读
徐晓武 主任医师 复旦大学附属肿瘤医院 胰腺外科6117人已读 - 精选 胰腺多发肿瘤的处理---如何以最小的损伤获取最大的收益?
在临床上,有些时候我们会碰到一些胰腺多发肿瘤的患者,对于这些患者,其手术方式的选择对患者来说意义重大,因为这在很大程度上将决定患者术后长期的生活质量,尤其是对于一些年轻患者而言更是如此。接下来分享一个
 徐晓武 主任医师 复旦大学附属肿瘤医院 胰腺外科3295人已读
徐晓武 主任医师 复旦大学附属肿瘤医院 胰腺外科3295人已读 - 精选 胰腺实性假乳头状瘤,到底是怎么回事?
胰腺实性假乳头状瘤(Solid Pseudopapillary Tumor/ Neoplasm, SPT/SPN)是胰腺囊性肿瘤中的一种,相比于囊腺瘤和IPMN,其发病率更低,主要发生于年轻女性。男女发病率大约为1:3,平均发病年龄为35.3岁。大多数患者并无临床症状,由体检时发现;也有些患者会出现腹痛,上腹部不适和腹胀等表现。与胰腺癌不同,大多数患者的血清学肿瘤标志物无明显异常,只有约8.6%的患者CA72-4水平高于正常,因此术前诊断多依靠影像学检查。有些病人会问“我这个病是良性的,还是恶性的?”,答案可能是令人失望的,这是一种恶性肿瘤。但是根据国际相关报道和我们中心过去近10年共243例SPT/SPN患者的临床和随访资料进行总结研究,我们发现其总体的5年生存率可达98%以上。而且即使极少数病人在随访过程中出现远处转移或复发,积极地进一步手术治疗,其预后仍然是较好的。因此,虽然胰腺SPT/SPN是恶性的肿瘤,但是其恶性程度非常低,以至于我们在临床上可以把它当成近似良性的一样来看待。但又不同于良性的肿瘤可以观察随访,所有的SPT/SPN均推荐手术治疗。如肿瘤较小,包膜完整且与周围组织界限清楚可行局部剜除术。而对周围组织有明显侵犯者,应当予以扩大切除范围以减少术后复发。因极少发生淋巴结转移,故不必常规清扫胰周淋巴结,胰体尾部肿瘤亦可保留脾脏。而手术方式应首选腹腔镜/机器人微创治疗,尤其对于年轻女性患者。由于SPT/SPN的恶性程度非常低,因此术后不需要化疗等辅助治疗;但另一方面,由于其本质上是恶性的,因此存在远处转移或复发可能性,所以术后一般建议每1-2年进行1 次影像学检查随访,持续终生。
卓奇峰 副主任医师 复旦大学附属肿瘤医院 胰腺外科2166人已读 - 精选 胰腺肿瘤术后能否接种新冠疫苗
2020年以来,一场突如其来的疫情打乱了我们习以为常的生活,在党中央的坚强领导下,在医护人员以及全国人民的共同努力下,现在疫情已经基本得到控制。随着科研工作的不断深入,新冠疫苗也从面向重点人群逐步推广到全民接种,来自国家卫健委的数据,截至6月14日,各地累计报告接种新冠病毒疫苗突破9亿剂次,覆盖超过6亿人。在日常的诊疗中,我们也会经常收到一些患者关于是否可以接种新冠疫苗的询问。从医学的角度来讲:首先,我国疫苗在研发、试验、审批、上市、储存、运输、接种等全流程都有非常严格的管理规定。各接种单位、医护人员都经过了专业培训和严格审核,按照标准操作程序进行接种。已有研究数据表明,全程接种28天后90%以上接种者都会产生抗体,保护效果明显。少数人接种后接种部位有红肿、硬结、疼痛,极少数人出现发热、乏力、恶心、头痛、肌肉酸痛等症状,通常无需处理,一般1-2天可自行恢复。目前全国接种新冠疫苗超过9亿次,更进一步证明我国疫苗是安全的。在新冠病毒疫苗接种方案、接种指南未作具体规定之前,新冠病毒疫苗的接种禁忌按疫苗说明书执行。通常接种疫苗的禁忌包括:1.对疫苗或疫苗成分过敏者;2.患急性疾病者;3.处于慢性疾病的急性发作期者;4.正在发热者;5.妊娠期妇女。对于我们的胰腺肿瘤患者而言,良性的、交界性的肿瘤,比如囊腺瘤,IPMN,实性假乳头状肿瘤等患者,避开围手术期,均可接种疫苗。对于恶性肿瘤,比如胰腺导管腺癌,腺鳞癌,神经内分泌肿瘤的患者,手术前后,正在进行化疗、放疗期间,慎重接种,建议先进行肿瘤治疗,等以后病情稳定,情况允许再接种。晚期癌症患者,不建议接种新冠疫苗,因为晚期癌症患者,身体往往已经很不好了,无法耐受接种新冠疫苗可能引起的不良反应,风险远远大于获益。而那些如果术后超过三年,一般情况良好,不再进行放化疗,是可以接种疫苗的。
卓奇峰 副主任医师 复旦大学附属肿瘤医院 胰腺外科4551人已读 - 精选 胰体尾肿瘤的手术方式
大家好,我是复旦大学附属肿瘤医院胰腺外科的刘医生。之前我讲过胰头肿瘤不一定要行胰十二指肠切除术这么大的手术,那今天我来跟大家讲一下,位于胰体尾的肿瘤的手术方式。对于位于胰腺体尾部的肿瘤,也就是图中所示C、D、E部位的肿瘤,既往的手术方式都是直接选择胰体尾+脾脏切除术,也就是说把CDE和脾脏全部一起切掉。为什么要切脾脏呢,大家从图中可以看到这条红色箭头标记的是脾动脉,蓝色箭头标记的是脾静脉,它们紧贴着胰腺的后面,所以在切除胰腺的时候非常容易损伤造成大出血,因此在手术时外科医生往往选择直接把他们结扎断掉,这样手术就变得相对容易,而且风险小很多。但是这样患者就同时损失了本来没有任何问题的脾脏。为了解决这个问题,我们开展了腹腔镜/机器人下的保脾胰体尾,通过借助腹腔镜精细操作以及视野放大的优势,在确保安全的情况下,达到只切除病变的胰腺而完整保留脾脏的效果,从而大大改善了患者术后的长期生活质量和心理负担。当然,实际手术过程当中的解剖结构要比这副示意图上复杂的多,因此具体能不能保留脾脏,最终还要手术医生根据术中情况来决定。
卓奇峰 副主任医师 复旦大学附属肿瘤医院 胰腺外科3212人已读 - 精选 带走乔布斯的胰腺疾病——胰腺神经内分泌肿瘤(pNET)
一. 什么是胰腺神经内分泌肿瘤? 来源于胰腺内肽能神经元和神经内分泌细胞的肿瘤称为胰腺神经内分泌肿瘤,占全部良、恶性胰腺肿瘤的3%,发病率相对较低,但逐年升高达(1~3)/10万;发病高峰年龄41~60岁,无明显性别差异;50~60%的患者就诊时已处于局部晚期或出现远处转移。肿瘤性质为低度恶性,肿瘤生长和疾病进展缓慢;但约有1%的pNET为恶性,称为“胰腺神经内分泌癌”,预后较差。二. 为什么会得胰腺神经内分泌肿瘤? 和绝大多数肿瘤一样,尚未发现pNET的明确病因,但与如下一些遗传性综合征密切相关:多发性内分泌腺瘤病-1(Multiple Endocrineneoplasia-1,MEN-1)、林岛综合征(Von-Hippel-Lindau Syndrome,VHL)、多发性神经纤维瘤病Ⅰ型(Neurofibromatosis Type-1,NF-1)等。三. 如何识别自己可能患有胰腺神经内分泌肿瘤? pNET可分为功能性pNET和非功能性pNET,前者具有激素分泌功能,进而可能产生与激素相关的症状,如胰岛素瘤患者常会出现低血糖发作,表现为大汗、无力、心悸、恶心,严重者伴意识障碍;胃泌素瘤患者常伴腹部疼痛、腹泻、食管不适症状如反酸、烧心、恶心、心悸等。非功能性pNET由于不能分泌激素,临床症状隐蔽且缺乏特异性,自肿瘤产生、到出现症状、再到患者至医院就诊往往需要5~7年时间,或常常在体检时被发现,临床可能表现为腹部隐痛、腹胀腹泻、消化道出血,或肠梗阻、黄疸等周围脏器压迫症状。需要注意的是:上述临床症状与多种疾病相关,对pNET不具有特异性。但在您出现上述症状至医院就诊,特别是在未发现其它病因时,推荐至大型的胰腺专科进一步对pNET进行相关检查。四. 发现pNET需要接受哪些检查?1. 血清学检查: 嗜铬粒蛋白A(CgA)是目前提示存在pNET的最佳血清学指标,此外有5-羟吲哚乙酸(5-HIAA)、神经元特异性烯醇化酶(NSE)、胰多肽(PP)等指标。临床怀疑某种功能性pNET时,还可检测血清中对应的激素水平及相关促代谢产物(如血糖、胃液pH值等),以协助诊断。2.影像学检查: 影响学检查的目的在于明确pNET和其转移灶的数量和位置。常用的检查手段包括: 胰腺增强CT或MRI;生长抑素受体显像SSR;68Ga-PET/CT。3.病理学检查: 主要包括对术后标本、超声内镜引导下的细针穿刺(EUS-FNA)进行病理学诊断。病理报告中包括肿瘤部位、数目、大小、浸润范围(周围脏器、血管、神经等)、切缘、淋巴转移;肿瘤细胞核分裂像、Ki-67指数、CgA表达等指标,它们对评判肿瘤良恶性程度、预测患者预后具有重要意义。 五.如何治疗pNET?1.手术治疗:伴激素相关症状的功能性pNET,无论肿瘤大小都应切除。直径>1cm的非功能性pNET,如能手术切除则首选手术,≤1 cm 的肿瘤常规手术切除尚未达成共识,可选择非手术治疗。出现肝转移时,如果为分化好的G1/G2级pNET,且手术可达到几乎没有肿瘤残余(切除>90% 的病灶),可考虑行原发灶和肝转移灶同期或分期切除。原发灶不可切除的pNET,为避免肿瘤相关并发症,建议行旁路手术等姑息性手术。术后局部复发、孤立的远处转移,建议手术再次切除病灶。可切除的pNEN经治疗后转为可切除病灶,建议手术切除。2. 内科治疗:主要对象为局部晚期及转移性pNET患者,可使用的药物包括:生长抑素类(如奥曲肽、兰瑞肽)、化疗药物(如替莫唑胺、卡培他滨、贝伐珠单抗、依托泊苷、顺铂等)、靶向药物(如依维莫司、舒尼替尼)等。3. 介入治疗:对于无法手术或无法耐受手术的pNET肝转移患者者,射频、激光、冷冻等介入治疗手段可明显减轻肝转移灶的肿瘤负荷,减少功能性pNET的激素分泌,改善患者生活质量。4.放射性核素治疗:作为其它所有治疗手段失败之后的治疗手段,对于生长抑素受体显像阳性、病灶广泛或出现肝外转移(如骨转移)的pNET患者可作为一种选择。六.温馨提醒由于pNET为发病率低的胰腺肿瘤,肿瘤异质性大,在不同患者中的临床表现及预后相差较大,因此各国各地区指南均推荐pNET患者应至大型综合性胰腺专科就诊,并经多学科协作组(Multi-Disciplinary Team,MDT)讨论后给定治疗方案。我科每年进行胰腺相关手术近1000例,年出入院胰腺肿瘤患者逾10000人,具有丰富的胰腺肿瘤诊治经验。且我院自2013年组建pNET MDT诊疗团队,由胰腺外科、病理科、核医学科、检验科、肿瘤内科、介入科、超声内镜科等多位学科专家为每位患者“量体裁衣”,提供最佳的治疗方案,欢迎pNET病友来我科就诊!
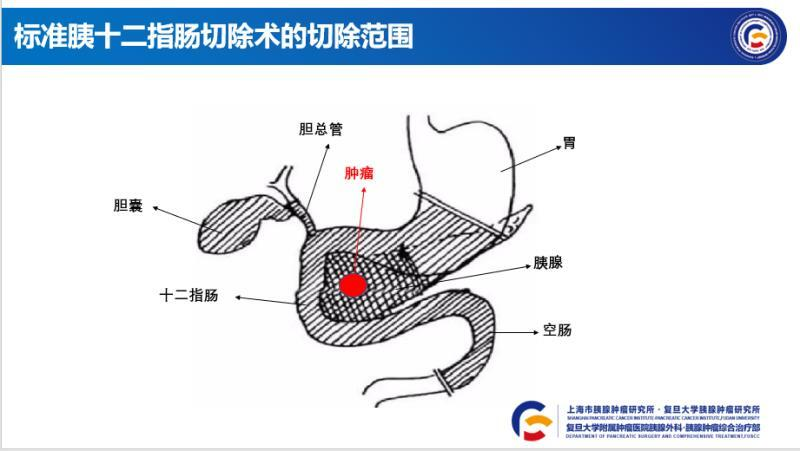
卓奇峰 副主任医师 复旦大学附属肿瘤医院 胰腺外科6241人已读 - 精选 胰头肿瘤都要做胰十二指肠切除术吗?
体检发现胰头上长了肿瘤怎么办?如果是恶性的,只要有手术机会,当然是毫不犹豫选择手术;但如果是良性的呢?这个时候很多人就很难做出抉择了。如果不手术,那就要定期随访,因为良性肿瘤如导管内乳头状肿瘤(IPMN),黏液性囊腺瘤等虽然暂时是良性的,但是都有一定的恶变几率。因此,除了要定期去医院做检查的麻烦,患者还要承受巨大的心理压力,因为谁也不知道现在还是良性的肿瘤什么时候会变成恶性的;而一旦恶变,胰腺癌的预后又是出了名的差。如果手术的话,医生一般都会建议行胰十二指肠切除术。虽然随着微创技术的发展,大部分胰腺良性肿瘤都可以行微创手术,但是不管微创还是开放,胰十二指肠切除术所涉及的需要切除或部分切除的器官(包括胰腺头部,部分胃,十二指肠,胆总管下段,胆囊,部分空肠)都是一样的(图1)。为了这么一个局部的良性病变切除身体这么多器官总让人觉得不甘和不舍。经过我们长时间的摸索和实践,现在我们复旦大学附属肿瘤医院胰腺外科徐晓武教授已经常规开展机器人/腹腔镜下胰头和(或)钩突肿瘤部分切除手术,而不涉及其它器官的切除。这样虽然对外科医生来讲手术难度提高了,但是病人却可以大大获益,从而避免了因局部良性肿瘤而不得不大范围切除腹腔器官的尴尬,减轻了患者对手术的畏惧和排斥,极大地改善了患者术后的生活质量。我们希望在未来能把这种手术方式推广,造福更多的胰腺肿瘤患者。
卓奇峰 副主任医师 复旦大学附属肿瘤医院 胰腺外科4612人已读 - 精选 让放射线直接照到胰腺癌上 ---复旦肿瘤医院胰腺外科成功开展腹腔镜引导的胰腺癌术中精准放疗
由于预后极差,胰腺癌被称为“癌中之王”。大约80%的胰腺癌患者在发现时已非早期,失去了手术根治的机会;又因为被诸多内脏“裹夹”其中,胰腺癌的放射治疗通常都是“事倍功半”,效果很有限,但放疗带来的副损伤却较大。近日,复旦大学附属肿瘤医院胰腺外科团队在虞先濬副院长的带领下成功开展腹腔镜引导的胰腺癌术中精准放疗+外照射放疗,有望解决胰腺癌放疗剂量不足和术后恢复期较长两大瓶颈难题。 所谓“腹腔镜引导的术中精准放疗”,就是由手术医生先在病人腹部插入腹腔镜,凭借腹腔镜镜头放大成像的功能,判断胰腺部位的确切病情。如确认无法切除时,则运用镜下的微创技术,将覆盖于胰腺四周的胃、十二指肠、横结肠等逐一“挪开”,令“蝌蚪状”的胰腺体充分暴露出来,并作即时活检及测量肿瘤的尺寸和浸润深度,最后在肿瘤组织正上方的腹壁上再打一个3~5厘米直径的圆孔。完成“外科”动作之后,放疗科医生负责将一个合金做的“限光筒”置入圆孔,连接手术床边的术中放疗设备。随着室外的遥控操作,只需短短一分钟,完全依照计算后的射线剂量就被完全、直接地“照”在了胰腺癌上。 复旦大学附属肿瘤医院副院长虞先濬教授介绍说,多项临床研究表明,对于进展期及发生远处转移的胰腺癌患者,放射治疗可以起到延长生存期、改善生存质量的重要作用。令人遗憾的是,如果仅仅使用外照射放疗,被许多腹腔器官挡得严严实实的胰腺,所需的射线有效起始剂量会非常之大,往往是“胰腺未解决,周围脏器‘受不了’”。之前,也有人尝试采用经典的“术中放疗”,即在患者腹部切开一超过20厘米的口子,手术剥离胃、肠等“遮挡物”,对准胰腺照光后再缝合腹部。问题是,针对胰腺的第一次有效疗剂量够了,患者却因为巨大的手术伤了“元气”,好几个星期都缓不过来,接下去的跟进治疗被耽搁了,肿瘤有可能又长大了! 经过长时间的摸索并结合国际先进经验,复旦大学附属肿瘤医院胰腺外科/胰腺肿瘤综合治疗部成功地创造出了在腹腔镜引导下进行术中精准放疗的治疗方案。已有几名无法进行手术根治性切除的进展期胰腺癌患者,顺利接受了这种全新模式的联合治疗。术中放疗后2至3天,患者就恢复了良好状态,能够及时进行外照射放疗和化疗;减少病痛等临床效果,更是“立竿见影”。
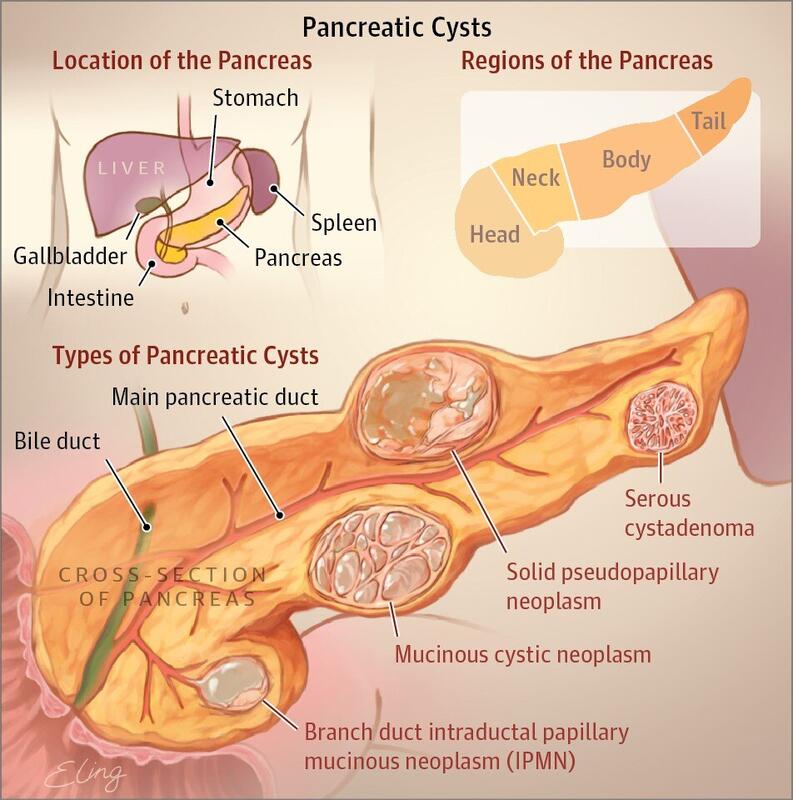
卓奇峰 副主任医师 复旦大学附属肿瘤医院 胰腺外科1570人已读 - 精选 体检发现胰腺囊性占位要不要手术?
随着大众对于健康的需求越来越高,越来越多的人们开始定期体检。同时,因为科技的不断更新,检查手段和仪器也在不断进步,很多以前不易被发现,或者不为大众了解的肿瘤也逐渐被发现和诊断。于是,在平时的门诊上,便时常会碰到一些胰腺囊性占位的患者,拿了一张CT或者磁共振或者B超报告,火急火燎的问我“医生,我这个是不是胰腺癌,要不要手术啊?”首先,体检发现胰腺囊性占位,不要太过紧张,因为大部分的囊性占位都不是我们常规理解的胰腺癌,你要先看下你的肿瘤指标情况,最要紧的就是CA19-9。如果这个指标高了,你一定要尽快就诊了,因为真的有可能是恶性的。如果指标是正常的,那先定定神,不要慌,因为恶性的几率就比较小了。但是,如果你就此置之不理了,那也是不行的,因为有一部分的囊性占位是可能会转变为恶性肿瘤的。在此,首先建议你去做一个超声胃镜,这时候又会有病人要问“我明明是胰腺的问题,做胃镜干什么”,请注意,这个检查叫超声胃镜,胃镜前有一个超声探头,通过胃观察后方的胰腺情况,可以全程观察胰腺的形态,对于胰腺囊性病灶的大小、位置、与胰管的关系都可以详细观察,尤其对于比较小的囊性病灶,比CT或者磁共振检查更为精确,并且可以一定程度上判断囊液的性质,如果超声胃镜检查发现囊肿与主胰管相通(主胰管型IPMN),囊肿内壁有附壁结节、粘液样结构,或者囊液为粘液性,那就表示这个囊性占位有很大可能的恶变几率,建议手术切除。如果都没有上述的改变,只是一些单纯的囊性病灶,同时囊肿很小,直径小于2厘米,可以先定期随访观察,不必立即手术,一般推荐三个月到半年复查肿瘤指标和超声胃镜。PS:超声胃镜检查因为对于操作者要求较高,建议去肿瘤专科医院或综合性医院胰腺肿瘤专科检查。一旦患者检查后确定需要手术治疗,建议首先评估能否微创手术,包括腹腔镜或者机器人手术,因为大部分的囊性占位发现时都还未恶变,不大会侵犯周围的组织或者血管,微创手术创伤较小,患者的恢复时间和舒适程度都比传统开腹手术要好很多。
卓奇峰 副主任医师 复旦大学附属肿瘤医院 胰腺外科1687人已读 - 发现胰腺囊腺瘤怎么办?
胰腺癌具有预后差、恶性程度高和化疗耐药等特性,从而让人谈之色变。更可怕的是,由于临床症状不典型甚至没有,大约80%的患者初次诊断时已经失去手术机会。胰腺囊腺瘤虽然也是胰腺肿瘤的一种,但是和胰腺癌是完全不相同的一种疾病。胰腺囊腺瘤其实是一类良性的肿瘤,但是其中一部分具有潜在的恶变风险。胰腺囊腺瘤属于胰腺囊性病变,好发于中老年女性。简单理解就是在胰腺上长了一个肿瘤,但这个肿瘤里面主要含有液体成分,可以是黏液或浆液成分。因此,胰腺囊腺瘤可分为浆液性囊腺瘤(SCN)和粘液性囊腺瘤(MCN)。今天就为大家总结一下胰腺囊腺瘤的特点。1.浆液性囊腺瘤多发生于胰头及胰尾,而胰体比较少见,老年女性多见。浆液性囊腺瘤多为单发(圆形或卵圆形分叶状),边界清楚。切面呈蜂窝状且由多个1~2mm的小囊构成,内含透明液体。一般认为,浆液性囊腺瘤基本上没有恶变倾向,属于良性肿瘤,但有更高的发病率。CT表现为水样密度,病灶中心可出现钙化,囊壁较薄,多个小囊聚集在一起,增强后见纤维分隔和整个囊壁有不同程度的强化表现,中心可见低密度的星芒状瘢痕并有蜂窝样结构。治疗方面,无症状患者应随访一年;1年后,建议进行基于症状的随访;对于有压迫邻近器官(如胆管、胰管或胃)相关症状的患者,建议进行手术。2.粘液性囊腺瘤粘液性囊腺瘤是潜在的恶性肿瘤,有10%左右的恶变风险,长时间不处理最后可能会恶变成为胰腺囊腺癌。几乎只见于中年妇女,通常位于胰体和胰尾。肿瘤常很大,直径2~30mm,单囊多见,囊内充满黏液且有纤维分隔。CT表现为,常见壁结节,病灶较大,囊壁厚薄不均匀,边界清楚,内壁不规则,外壁规则。增强后囊壁、分隔和肿瘤实性部分均明显变化。治疗方面,直径≥3cm、有症状或有壁结节(大小不限)等危险因素的患者也建议手术。为了方便记忆,根据肿瘤的好发年龄和性别特征,我们通常会给它们一些别称:浆液性囊腺瘤好发于老年女性,因此又叫“奶奶的囊肿”,多为良性,随访为主;黏液性囊腺瘤好发于中年女性,因此又叫“妈妈的囊肿”,潜在恶性,需要积极治疗。PS:更多胰腺肿瘤相关问题可在好大夫网上诊室与我沟通!也可微信扫码关注我们团队刘梦奇医生科普视频号“奇闻胰事”,了解更多胰腺肿瘤相关科普!
 徐晓武 主任医师 复旦大学附属肿瘤医院 胰腺外科1866人已读
徐晓武 主任医师 复旦大学附属肿瘤医院 胰腺外科1866人已读





